Максим Макаренко
 Хирург-стоматолог
Хирург-стоматологСпециализируется на: хирургии и имплантологии, протезировании, пародонтологии
Если при пародонтозе костная ткань постепенно уменьшается, возникает вполне логичный вопрос: что тогда будет удерживать имплант в кости челюсти? На первый взгляд кажется, что такая ситуация делает имплантацию невозможной.
На самом деле пародонтоз сам по себе не является автоматическим противопоказанием к установке имплантов. Решающее значение имеет то, сколько костной ткани сохранилось в конкретном участке челюсти, достаточно ли её для стабильной установки импланта и отсутствует ли активный воспалительный процесс.
Если объём кости позволяет надёжно зафиксировать имплант — или его можно восстановить хирургически, — имплантация остаётся возможным способом восстановления зубов даже у пациентов с пародонтозом. Чтобы понять, почему это возможно, нужно рассмотреть три ключевых аспекта: что происходит с костью при пародонтозе, почему зубы могут терять опору и как в этих условиях работает дентальный имплант.
Почему имплант может стоять даже если кость уменьшается
Нужно учитывать одно важное свойство костной ткани: кость — это не статическая структура. Она постоянно перестраивается и реагирует на механическую нагрузку. Этот принцип хорошо описывает закон Вольфа:
Костная ткань сохраняется и укрепляется там, где на неё действует функциональная нагрузка, и постепенно уменьшается в участках без функциональной нагрузки.
Именно поэтому после потери зуба альвеолярная кость в области лунки начинает атрофироваться. Когда зуб больше не передаёт жевательную нагрузку на челюсть, костная ткань в этой зоне постепенно уменьшается. Наиболее интенсивные изменения обычно происходят в первые месяцы после удаления зуба.
Дентальный имплант меняет эту ситуацию. После остеоинтеграции — прямого соединения поверхности импланта с костной тканью — имплант начинает передавать жевательную нагрузку на кость. Фактически он частично восстанавливает функцию, которую ранее выполнял корень зуба. Благодаря этому кость снова получает функциональный стимул и может сохраняться стабильной в течение многих лет.
Есть ещё одно важное отличие. Собственный зуб удерживается в кости за счёт периодонтальной связки — сложной системы волокон, сосудов и нервов, которая очень чувствительна к воспалительным процессам в тканях пародонта. У импланта этой связки нет. Он интегрируется непосредственно в кость. Именно поэтому прогноз для зуба и для импланта в одном участке необязательно будет одинаковым.
Это не означает, что пародонтоз не имеет значения для планирования лечения. Атрофия кости может осложнять установку импланта и иногда требует хирургического восстановления объёма кости. Но сам факт наличия пародонтоза не означает, что имплантация невозможна. Решающее значение имеет то, достаточно ли кости для стабильной установки импланта и нет ли активного воспалительного процесса в тканях.

Что такое пародонтоз
Пародонтоз — это дистрофическое заболевание тканей пародонта, то есть структур, которые удерживают зуб в челюсти. К этим тканям относятся десна, периодонтальная связка, цемент корня и альвеолярная кость. Для этого состояния характерны постепенные изменения в опорном аппарате зуба. Костная ткань медленно уменьшается в объёме, десна могут отступать, оголяются шейки зубов, появляется повышенная чувствительность. На рентгене часто видно равномерное снижение высоты кости вокруг зубов.
Важно, что классический пародонтоз обычно протекает без выраженного воспалительного процесса. Десна могут выглядеть бледными, без значительной кровоточивости, а изменения развиваются постепенно на протяжении многих лет.
Именно поэтому пародонтоз отличается от другого, значительно более распространённого заболевания — пародонтита. При пародонтите разрушение тканей связано с воспалением и бактериальной биоплёнкой, тогда как при пародонтозе речь идёт преимущественно о медленной атрофии опорных тканей.
Чем пародонтоз отличается от пародонтита
В разговорной речи эти два термина часто используют как синонимы, но с медицинской точки зрения это разные процессы.
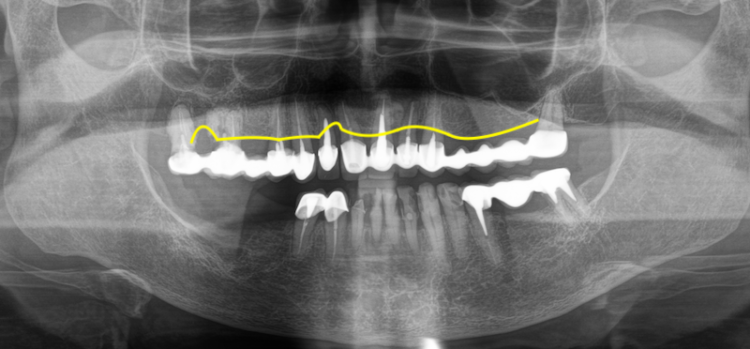
Что такое пародонтит
Пародонтит — это воспалительное заболевание. Его запускает бактериальная биоплёнка на зубах, а дальнейшее разрушение тканей происходит из-за реакции иммунной системы. Именно воспаление активирует клетки, разрушающие костную ткань, поэтому потеря кости при пародонтите обычно сопровождается кровоточивостью дёсен, образованием пародонтальных карманов и постепенной потерей прикрепления зуба.
Это одно из самых распространённых стоматологических заболеваний. По оценкам эпидемиологических исследований, признаки пародонтита различной степени имеют до 40–50% взрослого населения, а тяжёлые формы встречаются примерно у 10–15% людей. Именно поэтому большинство случаев потери зубов у взрослых связаны именно с воспалительными заболеваниями пародонта.
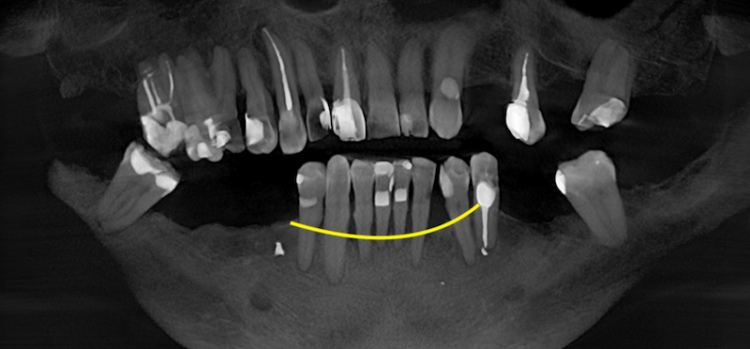
Что такое пародонтоз
Пародонтоз описывают как другой механизм поражения тканей. Речь идёт не о воспалительном процессе, связанном с бактериальной биоплёнкой, а о постепенной дистрофии опорных тканей зуба. Для него характерны медленная и более или менее равномерная атрофия альвеолярной кости, рецессии десны и оголение шеек зубов без выраженных признаков воспаления.
Важно, что в современной международной классификации пародонтальных заболеваний, разработанной American Academy of Periodontology и European Federation of Periodontology, основной нозологией, приводящей к потере прикрепления и кости, является именно пародонтит. Поэтому в международной литературе термин «пародонтоз» используется значительно реже, чем в постсоветской стоматологической традиции.
Для клинической практики это различие принципиально. Именно активное воспаление является главным фактором риска разрушения тканей вокруг импланта. Поэтому перед планированием имплантации врач всегда оценивает, есть ли признаки пародонтита — кровоточивость дёсен, пародонтальные карманы и клиническая потеря прикрепления. Если такие признаки есть, сначала проводят лечение воспалительного процесса, и только после этого рассматривают имплантацию.
Когда это больше похоже на пародонтоз, а когда — на пародонтит
| Что замечает человек | Больше похоже на пародонтоз | Больше похоже на пародонтит |
|---|---|---|
| Дёсны | Бледные, «тонкие», постепенно опускаются | Покрасневшие, отёчные |
| Кровоточивость | Обычно отсутствует | Часто появляется во время чистки зубов |
| Оголение зубов | Шейки зубов постепенно оголяются | Может быть, но не всегда |
| Запах изо рта | Обычно не характерен | Часто появляется |
| Боль в дёснах | Обычно отсутствует | Может быть болезненность или дискомфорт |
| Подвижность зубов | Появляется постепенно | Может возникать быстрее |
| Как развивается проблема | Медленно, годами | Часто быстрее и с периодами обострения |
По внешним симптомам не всегда можно точно определить тип поражения пародонта. Окончательный диагноз устанавливают после осмотра, пародонтологического обследования и рентгенологической оценки состояния костной ткани.
Что говорит доказательная медицина о пародонтозе
Когда речь идёт об имплантации при заболеваниях пародонта, следует учитывать одно важное обстоятельство: исследований, посвящённых именно классическому пародонтозу, немного. В международной литературе значительно чаще исследуют другую ситуацию — пациентов с пародонтитом, то есть воспалительным поражением тканей вокруг зубов. Именно эти данные лучше всего показывают, как ведут себя импланты у пациентов, которые уже имели проблемы с тканями пародонта.
В нескольких систематических обзорах и метаанализах показано, что анамнез пародонтита связан с более высоким риском периимплантита — воспалительного процесса вокруг импланта, который сопровождается потерей костной ткани.
Например, в метаанализе, включавшем данные клинических исследований с длительным наблюдением, было показано, что у пациентов с анамнезом пародонтита риск развития периимплантита примерно в 4–5 раз выше, чем у пациентов без такого анамнеза (OR около 4,8). В этих же работах отмечена и большая средняя потеря кости вокруг имплантов у таких пациентов.
В то же время важно правильно интерпретировать эти цифры. Повышенный риск осложнений не означает, что импланты не приживаются. В большинстве исследований общая выживаемость имплантов даже у пациентов с предыдущими пародонтальными проблемами остаётся очень высокой — обычно более 90–95% при долгосрочном наблюдении.
Ключевым фактором в таких ситуациях является контроль воспаления и поддерживающая терапия. В современных клинических рекомендациях подчёркивается, что пациенты с анамнезом пародонтита должны находиться на регулярном поддерживающем уходе: профессиональная гигиена, контроль биоплёнки и регулярные осмотры существенно снижают риск осложнений вокруг имплантов.
Именно поэтому при планировании имплантации врач оценивает не только состояние кости, но и пародонтальный статус пациента. Если есть признаки активного воспалительного процесса, сначала проводят лечение пародонта, и только после стабилизации тканей переходят к имплантации.
Как проводят имплантацию при пародонтозе

Клиническое и рентгенобследование
Перед имплантацией проводят полную диагностику. Врач оценивает кровоточивость дёсен, глубину пародонтальных карманов, уровень прикрепления тканей и подвижность зубов. Далее выполняют компьютерную томографию (КЛКТ), которая позволяет измерить высоту и толщину альвеолярной кости, определить её плотность и оценить анатомические структуры — нижнечелюстной канал или гайморову пазуху.

Стабилизация состояния пародонта
Если есть признаки воспаления, сначала проводят пародонтологическое лечение. Оно включает профессиональную гигиену, удаление наддесневых и поддесневых отложений, закрытый кюретаж пародонтальных карманов и контроль бактериальной биоплёнки. Цель этого этапа — устранить воспаление, уменьшить кровоточивость дёсен и стабилизировать состояние тканей перед хирургическим вмешательством.

Восстановление объёма костной ткани
Если томограмма показывает дефицит кости, проводят костную аугментацию. Чаще всего это направленная костная регенерация с использованием костного материала и мембраны. В боковых отделах верхней челюсти может применяться синус-лифтинг, который позволяет увеличить высоту кости перед установкой импланта.

Хирургическая установка импланта
После подготовки тканей проводят имплантацию. В кости формируют ложе, после чего устанавливают дентальный имплант. Важно достичь первичной стабильности — достаточной механической фиксации импланта в кости. После этого имплант закрывают формирователем десны или заглушкой, и начинается период остеоинтеграции.

Протезирование и поддерживающий уход
После остеоинтеграции устанавливают абатмент и коронку. Далее пациент переходит в режим поддерживающей терапии: регулярные осмотры, профессиональная гигиена, контроль зубного налёта и состояния тканей вокруг импланта. Это помогает снизить риск периимплантита и сохранить стабильность импланта на долгие годы.
Заключение
Вопрос имплантации при пародонтозе часто кажется противоречивым лишь на первый взгляд. С одной стороны, это состояние сопровождается постепенным уменьшением костной опоры зубов. С другой — именно имплант после интеграции может восстановить функциональную нагрузку на кость и помочь стабилизировать её в области утраченной опоры.
Именно поэтому в современной имплантологии ключевое значение имеет не сам факт наличия пародонтоза, а анатомические условия в конкретном участке челюсти. Если объём костной ткани позволяет стабильно установить имплант — или его можно восстановить хирургически, — имплантация остаётся одним из наиболее предсказуемых способов восстановления утраченных зубов.
Практическое решение всегда основывается на комплексной оценке: состояния кости, мягких тканей, жевательной нагрузки и общего здоровья пациента. Именно такая оценка позволяет понять, можно ли провести имплантацию сразу, или сначала нужно подготовить ткани для стабильной и долговременной работы импланта.
Часто задаваемые вопросы при пародонтозе
Возможна ли имплантация при пародонтозе?
Да, в большинстве случаев имплантация при пародонтозе возможна. Пародонтоз сам по себе не является противопоказанием. Решение зависит от того, достаточен ли объём костной ткани для стабильной установки импланта. Если кости недостаточно, её объём часто можно восстановить с помощью костной пластики. Именно поэтому перед имплантацией проводят КЛКТ и оценивают состояние кости в конкретном участке.
Сколько лечится пародонтоз?
Пародонтоз не имеет чётко определённого «курса лечения», после которого он полностью исчезает. Это хронический процесс, который обычно развивается годами. Лечение направлено на стабилизацию состояния тканей, контроль чувствительности зубов и поддержание здоровья дёсен. Поэтому после основного лечения обычно требуется регулярное наблюдение и поддерживающая терапия.
Чем отличается пародонтоз от пародонтита?
Пародонтоз — это дистрофический процесс, при котором опорные ткани зуба постепенно атрофируются без выраженного воспаления.
Пародонтит — это воспалительное заболевание, которое возникает из-за бактериальной биоплёнки и сопровождается кровоточивостью дёсен, образованием пародонтальных карманов и разрушением костной ткани. Именно пародонтит является основной причиной потери зубов у взрослых.
Когда нельзя ставить зубной имплант?
Имплантацию не проводят или откладывают, если невозможно обеспечить стабильную интеграцию импланта. Наиболее частые причины:
- критическая атрофия кости, которую невозможно восстановить
- активный воспалительный процесс в тканях пародонта
- неконтролируемые системные заболевания, нарушающие заживление тканей
- невозможность поддерживать гигиену полости рта
В каждом случае решение принимается после клинического осмотра и рентгенологической оценки.
Можно ли ставить импланты при пародонтите?
Да, но только после лечения и стабилизации воспалительного процесса. Пока продолжается активный пародонтит, риск поражения тканей вокруг импланта значительно возрастает. Поэтому сначала проводят терапию пародонта, а уже после этого планируют имплантацию.
Выпадет ли имплант, если при пародонтозе уменьшается кость?
Не обязательно. При достаточном объёме кости, контроле воспаления, хорошей гигиене и регулярном поддерживающем уходе имплант может функционировать долго. Но гарантировать полное отсутствие осложнений нельзя, особенно если в анамнезе был пародонтит.
Нужно ли наращивать кость перед имплантацией при пародонтозе?
Иногда да. Если объёма костной ткани недостаточно для стабильной установки импланта, могут применяться аугментационные процедуры — например, костная пластика или синус-лифтинг.
Может ли имплант служить дольше, чем собственный зуб?
Да, в некоторых случаях это возможно. Имплант не имеет периодонтальной связки, поэтому механизмы разрушения собственных зубов и имплантов различаются. При надлежащей гигиене и регулярном контроле импланты могут функционировать стабильно десятилетиями.
Можно ли ставить импланты, если зубы расшатались из-за пародонтоза?
Да, во многих случаях это возможно. Подвижность зубов при пародонтозе обычно связана с уменьшением костной опоры вокруг корней. Если такие зубы имеют неблагоприятный прогноз и их приходится удалять, имплантация может стать способом восстановления зубного ряда.
Перед установкой импланта врач оценивает объём и форму альвеолярной кости в области будущего импланта. Если костной ткани достаточно, имплант может быть установлен сразу или после заживления лунки. Если же кости недостаточно, её объём во многих случаях можно восстановить с помощью аугментационных процедур.
Информация в этой статье носит ознакомительный характер и не заменяет индивидуальную консультацию врача.
Тактика лечения всегда определяется после очного осмотра, диагностики и оценки конкретной клинической ситуации.
Источники и клинические рекомендации
Chen J.-H., Liu C., You L., Simmons C.A.
Boning up on Wolff's Law
Journal of Biomechanics. 2010;43(1):108–118.
https://www.sciencedirect.com/science/article/abs/pii
Ferreira S.D., Martins C.C., Amaral S.A.
Periodontitis as a risk factor for peri-implantitis
J Dent. 2018 Dec;79:1–10.
https://pubmed.ncbi.nlm.nih.gov/30391683/