Максим Макаренко
 Хирург-стоматолог
Хирург-стоматологСпециализируется: хирургия и имплантология, протезирование, пародонтология
Многие думают, что имплантат — это просто «вкрутить» винт в кость. Но на самом деле даже микроскопическая ошибка может стоить пациенту нескольких тысяч долларов и нескольких лет нервов.
Согласно рекомендациям EFP (Европейской федерации пародонтологии), профилактика отторжения имплантов начинается ещё на этапе планирования и установки: необходимо обеспечить надлежащую гигиену полости рта и оптимальное положение имплантата, а после нагрузки — регулярные осмотры и санацию периимплантатных тканей. Своевременное выявление периимплантита на стадии воспаления слизистой позволяет предотвратить полное отторжение имплантата.
В этой статье разберём основные причины, по которым имплантат может не прижиться. Также подробно объясним, как и при каких условиях можно переустановить имплант либо справиться с периимплантитом.
Имплантат может «плавать» в кости, если она перегрелась
Во время имплантации врач сначала готовит «лунку» для будущего имплантата — он использует специальные стоматологические боры, которые вращаются на высокой скорости. Чтобы кость не перегревалась, эти боры обязательно охлаждают стерильным физиологическим раствором через специальный аппарат (физиодиспенсер).
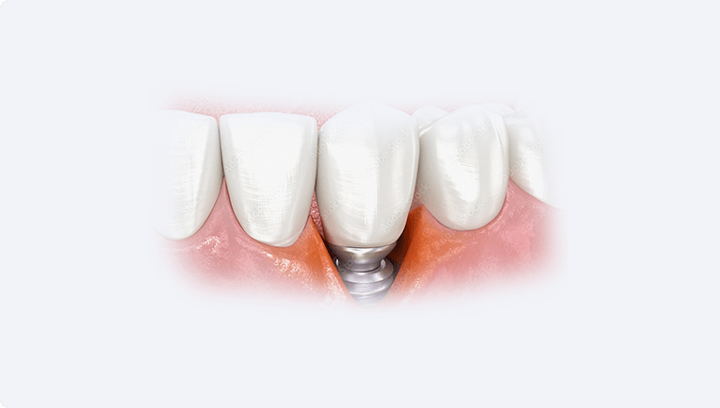
Если охлаждение недостаточное или боры слишком затуплены, кость может нагреться выше безопасного уровня (~47 °C). При такой температуре клетки кости (остеобласты) гибнут, и вместо прочного сращения образуется «мягкая» соединительная ткань. Она не может удерживать имплантат, и он начинает «плавать» или смещаться. Это запускает процесс резорбции (рассасывания) кости и в итоге приводит к отторжению.
Профилактика: использование острых боров, достаточное охлаждение физраствором, работа без спешки и соблюдение протокола производителя.
У имплантата нет периодонтальной связки
Естественный зуб держится не «вкрученный в кость», а подвешенный на микроскопических волокнах — это называется периодонтальная связка. Она содержит сосуды, нервы и клетки-спасатели, которые помогают восстанавливать ткани и защищают зуб от воспаления.
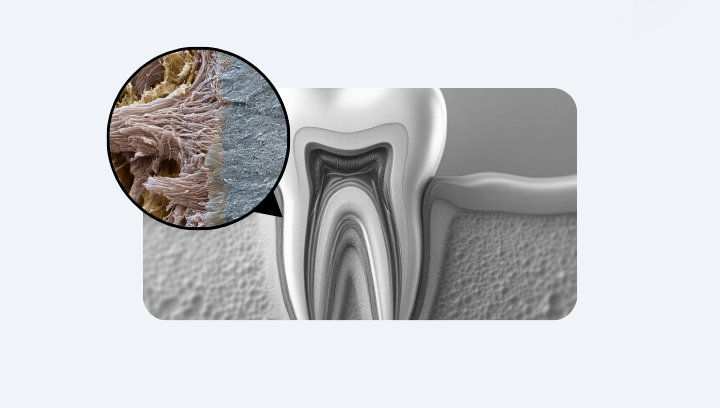
У имплантата этого нет — он стоит в кости, как винт в стене. Если у десны начинается воспаление, оно сразу уходит вглубь, к кости. Поэтому периимплантит (воспаление вокруг имплантата) обычно прогрессирует быстрее и глубже, чем пародонтит вокруг живого зуба.
Вывод: вокруг имплантата нужно ещё тщательнее следить за чистотой, регулярно проходить профилактические чистки у стоматолога и не пропускать осмотры.
«Нависающая» коронка — рай для бактерий
Представьте полку, на которой всегда остаётся пыль. То же происходит, когда коронка изготовлена с неправильным контуром: у десны образуется выступ, куда не достаёт щётка. Там накапливается налёт, размножаются бактерии и начинается воспаление.
Особо опасные зоны: избыточный «живот» коронки у шейки, плохой переход между коронкой и десной, остатки цемента под десной. Всё это превращает имплантат в бактериальную фабрику.
Вывод: правильное проектирование коронки так же важно, как и сама операция. Иначе даже идеальный имплантат потеряет опору из-за воспаления.
Микроподвижность разрушают остеоинтеграцию
После установки имплантат должен «прижиться» — в это время он срастается с костью. Если же есть подвижность (буквально микроскопическая — сотые доли миллиметра), вместо костного сращивания формируется мягкая ткань. Подтверждено экспериментальными и клиническими исследованиями; систематические обзоры показывают, что для биоинертных поверхностей «критический» порог микроподвижности часто лежит в пределах ~50–150 мкм, а большие подвижности (сотни мкм) однозначно вредны.
Так может случиться, если коронку поставили слишком рано, или у пациента есть бруксизм (сжимает зубы во сне), или просто возникла перегрузка на имплантат.
Вывод: иногда лучше дать имплантату время отдохнуть и срастись перед установкой коронки. Врач оценивает стабильность специальными приборами и выбирает правильный протокол нагрузки.
Стресс и диабет — враги заживления
Чтобы имплантат хорошо сросся, нужен хороший кровоток и нормальная работа иммунной системы. Для диабетиков важна гликемическая компенсация перед имплантацией — хорошо контролируемый диабет даёт значительно лучшие результаты, чем неконтролируемый. Если сахар в крови не контролируется, сосуды повреждаются, клетки кости работают хуже, и заживление становится проблемным.
Хронический стресс влияет на заживление и может усиливать воспалительные процессы (через кортизол, дисфункцию иммунитета), поэтому психосоциальные факторы тоже имеют значение.
Метанализы и систематические обзоры показывают повышенный риск у пациентов с неконтролируемым диабетом; для хронического стресса есть научные данные о влиянии на заживление и воспаление, но прямые долгосрочные клинические исследования именно по имплантатам менее многочисленны (точнее, данные смежные и указывают на повышенный риск и замедленное заживление).
Вывод: контроль сахара и забота о психическом состоянии — это тоже часть имплантации. Здоровый организм — здоровый имплантат.
Протоколы нагрузки — немедленная, ранняя, отсроченная
Это когда дают нагрузку на имплантат коронкой или временной реставрацией: немедленная — в день операции; ранняя — в первые недели/месяцы; отсроченная — после полного заживления.
Если дать нагрузку слишком рано при недостаточной первичной стабильности, появляются микродвижения → вместо костного сращения формируется фиброзная ткань → риск отторжения возрастает.
Как выбирают метод:
- Оценивают первичную стабильность: крутящий момент (torque) и показатель стабильности имплантата (ISQ), а также качество кости.
- Учитывают локализацию (передний/задний отдел), окклюзию, бруксизм, системные факторы пациента (курение, диабет).
- Действуют по протоколу производителя имплантата и следуют доказательным рекомендациям.
- Если сомневаются — лучше отсрочить нагрузку или использовать временную конструкцию с минимальным контактом.
Вывод: нет универсального «шаблона» — выбор индивидуален и должен базироваться на стабильности и рисках.
Остатки цемента — тихий убийца имплантата
При цементируемых коронках лишний цемент может попасть под десну и остаться там незаметным. Это инородное тело под десной — отличный субстрат для хронического воспаления.
Невидимый поддесневой цемент вызывает постоянную реакцию тканей → хроническое воспаление → потеря кости и периимплантит. Часто проблема выявляется уже на этапе механической потери имплантата.
Вывод: по возможности стоит выбирать винтовую фиксацию — без цемента. Если цементирование необходимо: минимальное количество цемента, внешнее (экстраоральное) цементирование, маркировка/использование радиопрозрачного цемента. Делать край коронки супрагингивально (если клинически возможно) или тщательно удалять остатки цемента с помощью ретракционной нити / ретракционного шнура. После цементирования — контрольный рентген и тщательная проверка на остатки. Плановые осмотры и профчистки, чтобы рано выявить признаки воспаления.
Курение
Табачный дым сужает сосуды и ухудшает микроциркуляцию. Это означает, что к имплантату поступает меньше кислорода и питательных веществ. Кроме того, никотин ослабляет иммунную систему. Всё это в несколько раз повышает риск отторжения.
Крупный обзор (51 исследование, более 40 000 имплантатов) показал, что курение связано с риском отторжения имплантатов RR ≈ 1.92 (то есть почти вдвое выше по сравнению с некурящими).
Научные данные чётко указывают, что курение значительно повышает риск:
- отторжения имплантатов — чаще у курящих
- раннего отторжения (на начальных этапах — послеоперационное заживление, остеоинтеграция) — особенно уязвимо
- костной потери вокруг имплантатов у курящих больше
- чем больше сигарет (особенно более 20 в день), тем выше риск.
Гигиена и профессиональные чистки
Даже идеально установленный имплантат может «завалиться», если вокруг него накапливается налёт. Биоплёнка — это как липкий «коврик» из бактерий, который запускает воспаление. В отличие от естественного зуба, у имплантата нет природной защиты (той самой периодонтальной связки), поэтому он ещё более уязвим.
Ежедневная чистка дома + регулярная профессиональная гигиена у стоматолога = главная страховка для имплантата. Важно использовать мягкую зубную щётку, а профессиональную гигиену в стоматологии проводить не реже двух раз в год.
Когда может произойти отторжение
Раннее (первые 3–6 месяцев): имплантат ещё не успел соединиться с костью. Частая причина — инфекция или нестабильность. Симптомы: резкое усиление боли, гной, подвижность имплантата. В таких случаях его удаляют, очищают рану, дают кости зажить (3–6 месяцев), а затем ставят новый имплантат.
Позднее (после года и более): имплантат уже стоял под коронкой, но начался воспалительный процесс вокруг него — периимплантит. Основные признаки: кровоточивость и гной с наружной поверхности имплантата, увеличение глубины пародонтальных карманов (>5 мм) и постепенное расшатывание при прогрессирующей потере кости. Если потеря кости незначительна, имплантат ещё можно спасти. Если разрушение велико — его придётся снимать.
| 🧩 Причина | 🧪 Что происходит | ✅ Что делать | ⚠️ Когда риск возрастает | 🎯 Ключевое |
|---|---|---|---|---|
| Отсутствие периодонтальной связки вокруг импланта | Имплант стоит «жестко» в кости (нет сосудов/нервов связки), поэтому воспаление из десны быстрее переходит в кость | Профессиональные чистки, регулярные осмотры | Недостаточная гигиена, пропуски чисток/контроля | Вокруг импланта — ещё более тщательная гигиена, чем у естественных зубов |
| Неправильный контур коронки | Образуется «полка» для налёта, возможны остатки цемента → хроническое воспаление дёсен | Правильное проектирование, по возможности — винтовая фиксация без цемента | Тесные межзубные промежутки, глубокие края под десной, цементные конструкции | Протезирование не менее важно, чем хирургия |
| Микродвижения импланта | Смещения ≈50–150 мкм и более → риск отторжения | Оценивать стабильность (крутящий момент/ISQ), временные конструкции — с минимальным контактом | Ранняя нагрузка без стабильности, бруксизм, перегрузка прикуса | Не спешить с постоянной коронкой, если есть сомнения в стабильности |
| Системные факторы: неконтролируемый диабет, хронический стресс | Нарушение иммунного ответа → медленное/неполное заживление, повышенный риск инфекции | Контролировать стресс, сон, сопутствующие болезни; индивидуальные протоколы | Высокий HbA1c, частые гипергликемии, длительный дистресс | Здоровый организм = здоровый имплант |
| Неудачный выбор протокола нагрузки | Слишком ранняя нагрузка при низкой стабильности → микродвижения | Оценка кости, соблюдение протоколов производителя; при сомнениях — отсрочить нагрузку | Задние отделы, мягкая кость, множественные импланты с взаимной нагрузкой | Протокол подбирается под стабильность, а не под календарь |
| Остатки цемента «тихий убийца» | Поддесневой цемент — воспаление → периимплантит и потеря кости | По возможности — винтовая фиксация; минимум цемента; контрольный рентген | Глубокие края, ограниченный обзор, сложные промежутки | Лучше предотвратить, чем искать цемент «после пожара» |
| Курение | Почти вдвое выше риск отторжения; большая костная потеря | Отказ/снижение курения до и после операции | более 20 сигарет/день | Курение — один из самых сильных модифицируемых рисков |
| Отсутствие профессиональных чисток | Биоплёнка → мукозит → периимплантит → потеря кости/импланта | Ежедневная гигиена (щётка, ёршики/флоссы, ирригатор при необходимости), чистки и осмотры не реже двух раз в год | Скученные зубы/сложная конструкция, пропуски профилактики | Регулярный уход — лучшая «страховка» импланта |
Имплант не прижился: что делать и какие есть варианты
Отторжение имплантата — ситуация неприятная, но не безнадёжная. Это случается, когда имплантат не соединился с костью (процесс называется «остеоинтеграция») или когда из-за инфекции и воспаления кость вокруг него начала разрушаться — это называется периимплантитом.
Согласно новой классификации, различают периимплантит с воспалением и костной резорбцией и периимплантит с воспалением слизистой без потери кости. Диагностика опирается на клинический осмотр (зондирование, оценка подвижности), рентгенологию и оценку факторов риска (пародонтит в анамнезе, курение, диабет и т. п.).
Если потеря кости превышает 7–8 мм или более чем 2/3 длины имплантата, спасти его почти невозможно — приходится удалять.
Как лечат периимплантит (воспаление вокруг имплантата)
Накопление зубного налёта вызывает воспаление и постепенное разрушение костной ткани вокруг имплантата — это и есть периимплантит. Клинически это проявляется подвижностью имплантата, повышенной чувствительностью или болью, гнойными выделениями из зоны установки и кровоточивостью при зондировании. На рентгене видно прогрессирующую резорбцию кости вокруг имплантата.
Причины периимплантита многофакторны, но ключевую роль играют бактерии (аналогично пародонтозу естественных зубов), а также факторы риска (курение, плохая гигиена, системные заболевания).
Методы лечения периимплантита обычно комбинируют, это консервативные и хирургические подходы:
- Очистка — снимают налёт и камень специальными инструментами или аппаратами (ультразвук, AirFlow с порошком).
- Антисептики — промывание растворами (часто хлоргексидин). Иногда добавляют местные антибиотики, но они дают минимальный эффект (улучшение ~0,6 мм).
- Хирургия — если кость уже сильно утрачена: резекционная операция — удаляют воспалённую ткань, очищают имплантат;
- Регенеративная операция — пытаются восстановить кость с помощью костных материалов и мембран. В исследованиях это давало прирост кости примерно 1–1,5 мм.
Важно: даже лучшее лечение не гарантирует идеальный результат, но даёт шанс сохранить имплантат.
Повторная имплантация
Если имплантат удалили, почти всегда можно поставить новый. Либо сразу после удаления — только если кость не разрушена и нет активной инфекции. Либо отсроченно (через 4–6 месяцев) — если кости не хватает: сначала делают костную пластику (аугментацию или синус-лифтинг), а уже потом ставят имплантат.
Шансы на успех при повторной имплантации достаточно высоки. Около 89–96% выживаемости через год после повторной установки, а общий успех (если учитывать и первую, и повторную имплантацию) достигает 99%.
Важный момент: больший риск у курящих и у пациентов старшего возраста — у них повторное отторжение встречается чаще.
Выпал зубной имплантат — что делать?
В этом видео врач-имплантолог Максим Макаренко рассмотрит одну из самых распространённых тем в стоматологии — почему выпадает зубной имплантат. Наш имплантолог объяснит: причины выпадения имплантатов, что делать дальше и что такое имплантация зубов по гарантии.
Если установить имплантат невозможно
В сложных случаях (когда кости очень мало или пациент не хочет повторной операции) врач может предложить:
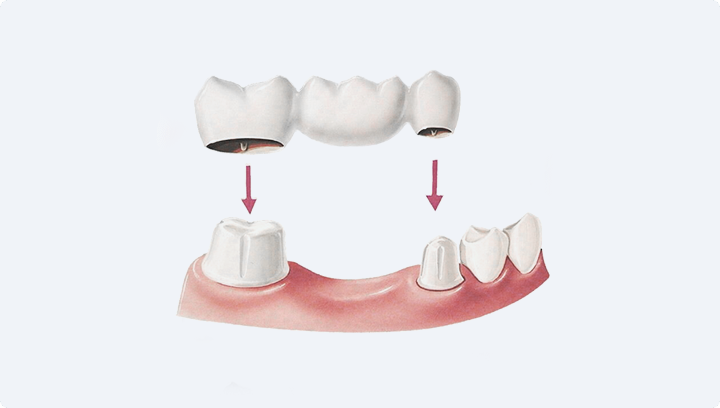
Мостовидный протез
Это искусственный зуб, который фиксируют на соседние здоровые зубы: их стачивают, чтобы превратить в «опоры», и на них закрепляют мост. Изготавливают и устанавливают такую конструкцию достаточно быстро — за несколько дней, и она обходится дешевле, чем имплантат. Но стачивание и дополнительная нагрузка вредят соседним зубам, поэтому мост служит меньше. Имплантат в этом плане надёжнее: он не затрагивает соседние зубы и имеет больший срок службы.
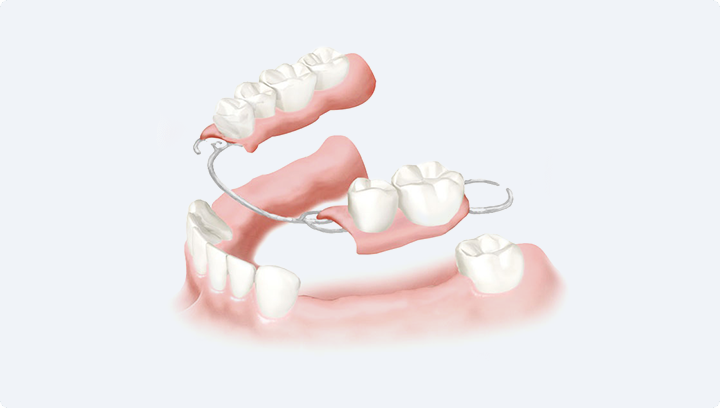
Бюгельный протез
Это условно-съёмная конструкция с металлической дугой, которая фиксируется на зубах с помощью специальных замков или крючков. Она относительно доступна по цене, легко снимается для гигиены и может сразу заменить несколько отсутствующих зубов. Однако её съёмный характер у многих пациентов вызывает как физический, так и психологический дискомфорт: протез может натирать дёсны и не обеспечивает такой стабильности, как имплантаты. Имплантат выглядит и ведёт себя как собственный зуб — он надёжно зафиксирован, не требует снятия и значительно удобнее в повседневном пользовании.
Мини-импланты
Мини-имплантаты — это тонкие винты, которые применяют, когда костной ткани слишком мало для установки классического имплантата. Они требуют меньшего объёма операции, стоят дешевле и позволяют быстрее зафиксировать протез. Однако мини-имплантаты менее долговечны и не всегда выдерживают полную жевательную нагрузку. Классический имплантат в этом плане надёжнее: он прочен, стабилен и способен служить десятилетиями.
Зигоматические или скуловые имплантаты
Это специальные длинные имплантаты, которые фиксируют не в челюстной, а в скуловой кости. Их используют, когда в верхней челюсти почти нет костной ткани, и они позволяют установить фиксированные зубы даже при полной атрофии. Однако такая операция очень сложная, дорогая, подходит не всем и требует от врача высокой квалификации и большого практического опыта. Классическая имплантация в большинстве случаев проще, более предсказуемая и менее рискованная.
Альтернативы существуют, и они могут выручить в сложных случаях. Но ни одна из них не заменяет полностью классическую имплантацию: имплантат служит дольше всего, не вредит соседним зубам, обеспечивает лучший комфорт и качество жизни.
Вывод
Имплантация — это не просто «вкрутить винт в кость». Здесь важна комбинация: техника, биология, протезирование и менеджмент рисков.
Самые частые причины проблем: перегрев кости, нестабильность имплантата, неправильный дизайн коронки, системные факторы — диабет, стресс, курение. Важную роль в выживаемости имплантатов играет гигиена. Если всё контролировать — имплантат может служить десятилетиями.
Даже если имплантат не прижился, это ещё не конец. Современная стоматология имеет чёткие протоколы и методы, чтобы повторно восстановить зуб или найти другой вариант. Главное — вовремя обратиться к врачу и не запускать воспаление.